病院でのリハビリを終え、住み慣れた家での生活。ホッとする反面、「以前のように体が動かない」「急にフラッとして不安になる」といった悩みはありませんか?
実は、その不調の原因は筋力の衰えだけではなく、「水分の摂り方」にあるかもしれません。高齢になると、体内の渇きを感じる脳のセンサーが鈍くなり、自覚症状がないまま脱水状態に陥る「隠れ脱水」が起こりやすくなります。特に脳卒中を経験された方にとって、脱水は再発や転倒に直結する、命に関わるリスクです。
本記事では、脳卒中専門の理学療法士の視点から、ご自宅で今日から実践できる脱水チェック法と、再発・転倒を防ぎリハビリ成果を守るための具体的な水分管理術を徹底解説します。
目次
【リハビリの「不安」を「安心」に変えたい方へ】
Neuroスタジオでは、医学的知見に基づいたコンディショニング管理(体調管理)を含めたリハビリを提供しています。維持期のリハビリをより安全に、効果的に進めたい方は、まずは無料相談をご活用ください。
1. 生活の中に潜む「隠れ脱水」の怖さ:なぜ維持期こそ注意が必要か
病院内では医療スタッフが水分量を管理してくれますが、在宅生活ではすべてが「自己管理」です。維持期の高齢者にとって、脱水は単なる喉の渇きを超えた深刻な影響を及ぼします。
1-1. 脳梗塞の再発と「血液の粘性」
脳卒中(脳梗塞や脳出血)を経験された方の血管は、動脈硬化が進んでいたり、一部が細くなっていたりすることが一般的です。脱水により体内の水分が減ると、血液はドロドロとした状態(高粘性)になり、血栓(血の塊)ができやすくなります。
Bahouth MN, et al. (2018) の系統的レビューでは、脱水状態が脳卒中後の機能回復を著しく阻害し、予後を悪化させることが示唆されています。維持期においても、この「血液の質」を保つことは、再発予防において避けて通れない課題です。
1-2. 「ふらつき」が招く骨折・寝たきりのリスク
脱水は血圧の調整能力を低下させます。特に立ち上がった際に脳へ送る血液が一時的に不足する「起立性低血圧(立ちくらみ)」の大きな要因となります。
Hooper L, et al. (2015) によるCochrane Reviewでは、高齢者の水分摂取不足が身体的な虚弱(フレイル)を加速させることが指摘されています。自宅のトイレに立つ際、あるいは散歩中の「ふらつき」は、骨折から寝たきりに繋がる、最も警戒すべきリスクの一つです。
1-3. 認知機能・注意機能への影響
リハビリは「運動の学習」です。しかし、軽度の脱水であっても注意持続力や作業記憶が低下することが Edmonds CJ, et al. (2013) の研究で証明されています。「セラピストの指示が頭に入らない」「集中力が続かない」といった状態は、意欲の欠如ではなく脱水による脳の機能低下かもしれません。
2. 【家族で実践】今日からできる「隠れ脱水」の判断基準
喉が渇いてから飲むのでは遅すぎます。ご本人やご家族が日常的にチェックできる指標を、臨床現場の視点からご紹介します。
2-1. 指標1:尿の色(尿カラーチャート)
最も簡便で、かつ信頼性が高いのが尿の色の確認です。
- 理想的な状態: 薄いレモン色。
- 脱水の疑い: 濃い黄色、あるいは茶色(ウーロン茶のような色)に近い。
詳細は日本語で一般向けに使いやすい一次情報としては、警視庁の「尿の色で脱水症状をチェック」や、自治体が配布しているPDF型の尿色チャートが参照しやすいです。
2-2. 指標2:声の変化と口腔内の乾燥
Hooper L, et al. (2015) によると、身体所見による脱水診断は単一では難しいものの、口腔内の乾燥は重要なサインです。
- 急に声がガラガラとかすれる。
- 舌が白く乾いている、または唾液がネバつく。これらは、非専門家のご家族でも気づきやすい、優れた観察ポイントです。
2-3. 指標3:バイタルサインと体重の変動
家庭用の血圧計がある場合は、以下の数値に注目してください。
- 普段より血圧が低く、脈拍が高い: 血液量が減ると、心臓は少ない血液を全身に送ろうとして、拍動を速めます。
- 急激な体重減少: 1日で1kg以上の減少がある場合、筋肉ではなく水分が失われた可能性が高いです。
3. 生活リズムに組み込む「賢い水分補給術」徹底ガイド
「1日1.5リットル」という目標をクリアしつつ、生活の質を落とさないための具体的な戦略を解説します。
3-1. 理想の「水分補給スケジュール」
一度に大量に飲まず、コップ1杯(約150ml)を生活の節目で飲む「点滴飲み」を習慣化しましょう。
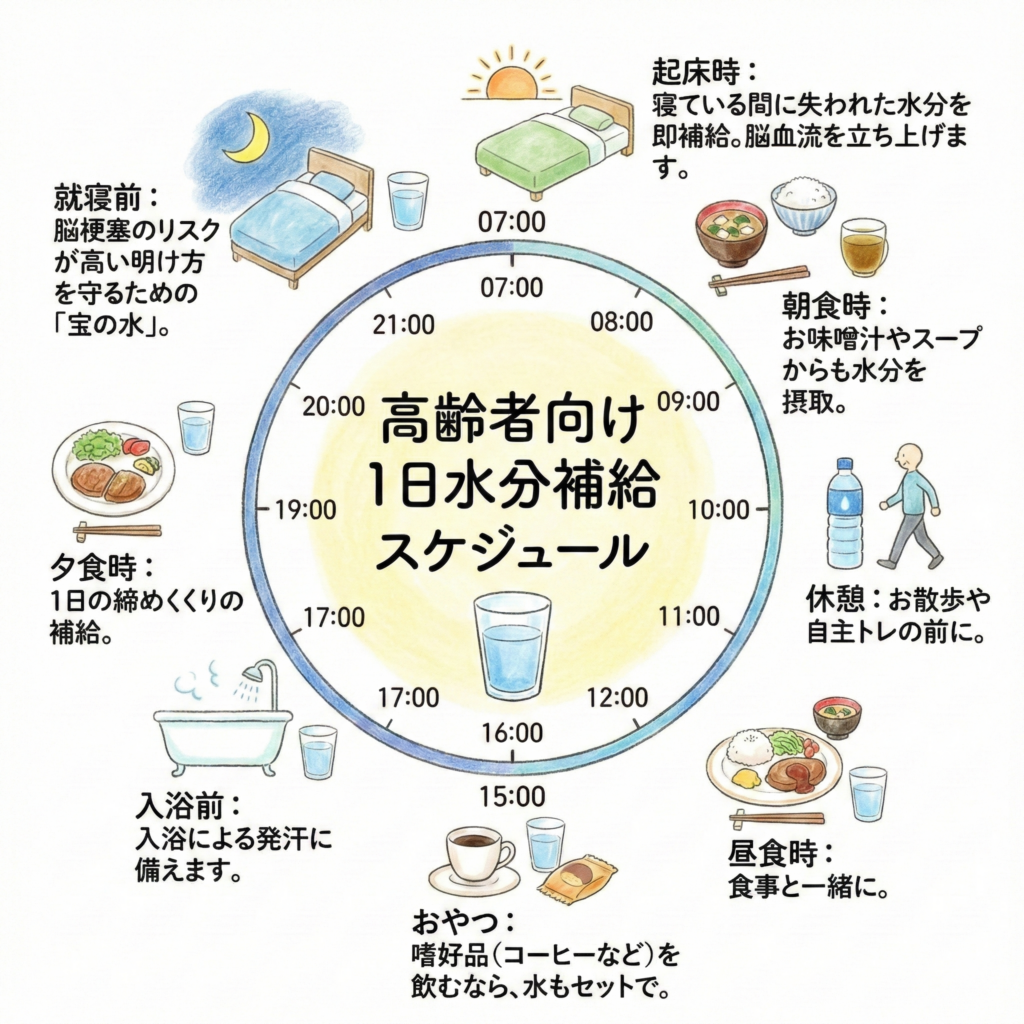
- 07:00 起床時: 寝ている間に失われた水分を即補給。脳血流を立ち上げます。
- 08:00 朝食時: お味噌汁やスープからも水分を摂取。
- 10:00 休憩: お散歩や自主トレの前に。
- 12:00 昼食時: 食事と一緒に。
- 15:00 おやつ: 嗜好品(コーヒーなど)を飲むなら、水もセットで。
- 17:00 入浴前: 入浴による発汗に備えます。
- 19:00 夕食時: 1日の締めくくりの補給。
- 21:00 就寝前: 脳梗塞のリスクが高い明け方を守るための「宝の水」。
3-2. 「トイレが不安」を解消する戦略的摂取
夜間頻尿を恐れて水分を控える方には、「午前重点型」の摂取を推奨します。
1日の目標量の6〜7割を15時までに摂取し、夕食以降はコップ半分〜1杯程度に抑えることで、睡眠中の尿意をコントロールしやすくなります。
3-3. 飲み込み(嚥下)に不安がある方への工夫
むせやすい(嚥下障害がある)場合、水分補給が苦痛になり、脱水が進む悪循環が起こります。
- とろみ剤の活用: 少しのとろみで喉を通過するスピードが緩やかになり、誤嚥を防げます。
- ゼリー状水分の活用: 市販の水分補給ゼリーは、液体よりもまとまりが良く安全です。
3-4. 季節ごとのリスク管理:冬でも油断禁物な「室内熱中症」
「熱中症は夏のもの」と思われがちですが、冬の室内にも大きなリスクが潜んでいます。
- 乾燥と暖房の罠: 冬は湿度が低く、皮膚や呼気から水分が逃げる「不感蒸泄」が増えます。さらに暖房による乾燥が追い打ちをかけます。
- 冬の脱水=再発リスク: 冬は血管が収縮し血圧が上がりやすいため、脱水によるドロドロ血液は脳梗塞再発の最短ルートになりかねません。
- 対策: 湿度は50〜60%をキープし、室温は20〜22度を目安に。「冬こそ意識して飲む」が鉄則です。
3-5. 関連記事
4. 効率よく・安全に潤う!理学療法士が選ぶ「おすすめの飲み物」リスト
「水分を摂ってください」と言われても、具体的に何を飲むのがベストなのでしょうか。脳卒中の再発予防や持病(高血圧・糖尿病)への影響を考慮した、専門家推奨のセレクトをご紹介します。
① 【日常の基本】水・麦茶
最も推奨されるのが、カフェインや糖分を含まない飲料です。
- 麦茶: カフェインゼロで、ミネラルも微量に含まれています。高齢者や脳卒中後の方にとって、最も安全で効率的な補給源です。
- 水(白湯): 体温に近い白湯は胃腸への刺激が少なく、冷えが気になる冬場や起床時の補給に最適です。
② 【脱水兆候がある時のレスキュー】経口補水液(OS-1など)
「足がつる」「強いだるさがある」「頭痛がする」といった脱水サインが出ている場合に有効です。
- 特徴: 水分と電解質(塩分など)の吸収を早めるよう設計されています。
- 注意点: 塩分(ナトリウム)が多く含まれるため、高血圧で塩分制限がある方や、腎機能に不安がある方は、常用を避け、医師やセラピストに相談の上で「緊急用」として活用してください。
③ 【栄養補給を兼ねる】牛乳・豆乳・スープ
飲み物から栄養も摂取したい場合に適しています。
- 牛乳・豆乳: タンパク質が含まれるため、リハビリ後の筋力維持にも役立ちます。ただし、喉にネバつきが残ることがあるため、飲んだ後は水で口をゆすぐと嚥下(飲み込み)がスムーズになります。
- 具だくさんの汁物: 味噌汁やスープは、食事を通じた「隠れ水分」の代表格です。野菜を多く入れることで、カリウム等のミネラルも同時に摂取できます。
④ 【楽しみとして摂る】緑茶・コーヒー・紅茶
これらは「水分補給」ではなく、あくまで「嗜好品」としてカウントしましょう。
- 注意点: カフェインには利尿作用があるため、飲んだ量以上の水分が尿として出てしまう可能性があります。「コーヒー1杯飲んだら、お水も1杯飲む」というセットの習慣を心がけましょう。
⑤ 【避けるべきもの】甘い清涼飲料水・アルコール
- ジュース類: 急激な血糖値の上昇を招き、血管にダメージを与えます。糖尿病を合併している方は、麻痺の悪化や再発リスクを高めるため、日常的な摂取は控えましょう。
- アルコール: 強い利尿作用に加え、血圧の変動を招きます。脱水を助長するため、水分補給の代わりには絶対になりません。
まとめ:おすすめドリンク早見表
◎ 麦茶・水(基本)
毎日・毎時の基本です。カフェインゼロで安心して飲めます。
〇 経口補水液・牛乳・スープ
- 経口補水液:脱水サイン時のレスキューとして。塩分過多に注意。
- 牛乳・スープ:食事やリハビリ後の栄養補給に最適です。
△ コーヒー・お茶
嗜好品(楽しみ)として飲みましょう。利尿作用があるため、別途同量の水を飲んでください。
× ジュース類
推奨しません。糖分過多になりやすく、血管へのダメージリスクがあります。
嚥下障害(飲み込みにくさ)がある方は、上記に加えて「とろみ剤」の使用が必要な場合があります。自分に合った濃度がわからない場合は、無理をせず専門職(理学療法士、作業療法士、言語聴覚士)の評価を受けるようにしましょう。
5. まとめ:脱水予防は、家族と自分への最高のプレゼント
「水を飲む」という当たり前でシンプルな習慣。それが、脳卒中の再発を防ぎ、転倒を予防し、あなたが望む「自分らしい生活」を支える強力な盾となります。
- 喉が渇く前に、決まったタイミングで一口飲む。
- 尿の色や声の変化を、家族みんなで気にかける。
- 冬の乾燥やトイレの不安も、正しい知識で乗り越える。
この記事を読み終えた今、まずはコップ一杯の水を飲むことから始めてみませんか?もし、日々の生活の中で体調管理に不安を感じたり、より専門的なリハビリを受けたいと思われたなら、いつでもNeuroスタジオを頼ってください。
【無料カウンセリング・体験リハビリ受付中】
東京・大阪、そして千葉(新設予定)の各拠点で、あなたの状態に合わせたオーダーメイドリハビリをご提案します。
参考文献
- Bahouth MN, et al. (2018). Primary ‘dehydration’ and acute stroke: a systematic research review. Journal of Neurology. DOI: 10.1007/s00415-018-8799-6
- Edmonds CJ, et al. (2013). Subjective thirst moderates the effects of drinking water on cognitive performance. Frontiers in Human Neuroscience. DOI: 10.3389/fnhum.2013.00420
- Hooper L, et al. (2015). Clinical symptoms, signs and tests for identification of intake-dehydration in older people. Cochrane Database of Systematic Reviews. DOI: 10.1002/14651858.CD009647.pub2
- Passant U, et al. (1996). Orthostatic hypotension and cognitive impairment in the elderly. Archives of Gerontology and Geriatrics. DOI: 10.1016/0167-4943(96)86937-6
- 厚生労働省. 「健康のため水を飲もう」推進運動. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/topics/bukyoku/kenkou/suidou/nomou/index.html
執筆者情報
磯俣志隆(いそまた しりゅう)
ニューロスタジオ大阪 理学療法士

主要経歴
2018年 理学療法士免許取得
2018年 社会医療法人美杉会 男山病院リハビリテーション部勤務
2019年 社会医療法人美杉会 介護老人保健施設 美杉リハビリテーション部勤務 2022年 社会医療法人大道会 森之宮病院リハビリテーション部勤務
2023年 臨床実習指導者講習会修了
2024年 NEUROスタジオ 常勤勤務開始 ボバース概念基礎講習会修了
2025年 ドイツにてボバース概念上級講習会修了
2026年 脳卒中認定理学療法士所得
現在の活動
ニューロスタジオ大阪での脳卒中専門リハビリ
療法士向け教育・指導活動
Instagram、TiktokなどSNSで理学・作業療法士向けの学術情報を精力的に発信

